
不久前,2022年2月27日,中国国家癌症中心发布了最新的中国癌症报告:《2016年中国癌症发病率和死亡率》( Cancer incidence and mortality in China, 2016 )——由于癌症数据统计通常会延迟3到5年,因此,这份记录了2016年癌症相关数据的报告,也是我国当下最新也最具代表性的一份癌症报告。
这份报告共纳入了 487个癌症登记处的数据,覆盖了约3.8亿人,占到了中国总人口的27.6%。通过这份报告,一个事实得到了确认——在中国,每分钟有超过8个人被诊断为癌症,每分钟有超过5个人因癌症逝世。无论你有多么不愿面对,癌症确实潜伏在每个人身边。
而与癌症对抗的第一步,就是去认识它,了解它,不打无准备之仗。
李治中是一位癌症科普作家,他本科就读于清华大学,毕业后在美国杜克大学获得了癌症生物学的博士,在研发了人类历史上第一个小分子靶向药的诺华制药待了8年,2013年开始,他以「菠萝」为笔名进行各种癌症科普。
关于这份最新版的中国癌症报告,有哪些信息是每一个普通人极有必要了解的, 以下,是来自「菠萝」李治中的解读——
口述|李治中
整理|枕木
编辑|金石
图|视觉中国(除特殊标注外)
肺癌依旧是第一杀手
根据报告,2016年,中国新发的癌症约406万例,相当于每分钟有8个人会得癌症。发病率最高的是什么癌?肺癌。
无论发病人数还是死亡人数,肺癌长期以来都是中国癌症里的第一杀手。仅2016年就有超过80万人诊断肺癌,其中,近66万患者去世,分别占所有癌症发病和死亡人数的20%和27%以上。
但这些年,面对肺癌,也不全都是坏消息。一个很重要的好消息是,过去十年,肺癌有很多新药上市,包括靶向药和免疫药。即使晚期患者,也有越来越多能实现长期带瘤生存,有的亚型甚至能临床治愈。但不可否认的是,晚期肺癌患者的整体5年生存率依然不到20%。
所以面对肺癌,最好的选择还是预防。其中包括一级预防(规避风险因素)和二级预防(筛查)。
一级预防最重要的就是:控烟!控烟!控烟!
中国是世界上吸烟人口最多的国家,据相关统计,有超过3亿吸烟者和超过7亿吸二手烟的人。而吸烟是肺癌的直接风险因素,因为烟里的微小颗粒会导致肺部细胞死亡,反复损伤肺部组织,肺癌就因此产生。

吸烟是肺癌的重要致病因素。
尼古丁是极强的成瘾物质,很难戒掉,所以很多吸烟者喜欢自我洗脑,用很多个例来证明抽烟也不会得肺癌。但过去几十年,全世界无数统计数据不会说谎:戒烟,能大幅降低肺癌死亡率。
以美国为例,肺癌在美国也是癌症第一杀手,但从上世纪60年代美国开始控烟运动,公共场合全面禁烟。通过几十年的努力,他们得到了显著回报——吸烟人数持续降低,有统计显示,从1990年到2014年,美国男性的肺癌死亡率下降了43%。
关于控烟,还有一点非常重要,绝大多数抽烟的人都是学生时代开始的,我几乎没见过30岁才开始抽烟的人。所以控烟的一个重要目标是降低青少年的吸烟率。最近我们对电子烟的管理越来越严格,一个重要原因就是它很可能增加青少年尼古丁成瘾的风险,最后反而导致更多人吸烟。
肺癌的有效二级预防是筛查,也就是通过低剂量螺旋CT筛查,有最新数据发现,每年即使不做规律体检,只做一次低剂量CT筛查,也能显著提高早期肺癌发现率,降低死亡风险。
但也有很多人反馈,自己去医院或者去体检中心,好像并没有低剂量螺旋CT这个选项,通常用的还是普通CT。这里有一个很现实的状况是,做低剂量螺旋CT的筛查,需要单独调CT仪,在我国很多基层的医疗机构,CT仪的数量本来就不足,一台CT仪更主要的功能还是其他疾病的检查和治疗,你说你调过来做一个低剂量的筛查,再调回去做一个正常CT,那他调来调去的这个过程中,可能都够再做一个普通CT了,所以他可能就会觉得犯不着调来调去,会觉得麻烦。但如果你去正常三甲医院的体检科,表示自己只是想做一个低剂量的筛查,医生也都会给你开这个检查。
总之,对于普通人来说,如果想要预防肺癌,特别是你长期抽烟或者曾经长期抽烟(每年吸烟超过30包),或者经常接触室内外空气污染(包括二手烟、厨房油烟、雾霾等),那至少要做一次筛查,这或许就能救你一命。
尹夕远 摄
「穷癌」和「富癌」
在过去很长一段时间内,中国的癌症类型和欧美不太一样。比如,我们特别高发消化道肿瘤,包括食管癌、胃癌、肝癌等,而欧美则是结直肠癌、前列腺癌、乳腺癌、皮肤癌这些。
这些肿瘤都和生活水平、生活方式有直接的关系,像食管癌、胃癌、肝癌这种,常常会被通俗地称为「穷人癌」,经济发展水平、生活水平越低的地区会越高发,不良的饮食习惯,比如高盐饮食、吃霉变的食物,还有环境、水质等造成的细菌病毒感染等,都是这类肿瘤的致病因素。
结直肠癌、乳腺癌这些则被称为「富人癌」,因为这和高脂肪的摄入、缺乏运动、肥胖有关,一般会在生活水平较好的地区高发。
比较2000-2016年期间中国的各种癌症发病率,我们清晰地发现,随着中国经济发展,生活方式越来越像发达国家,曾经中国特有高发的癌症开始减少,而以往中国少、欧美发达国家很多的癌症类型开始多了起来。
比如,刨去年龄因素后,中国男性的食管癌、胃癌和肝癌发病率都在下降,但前列腺癌、结直肠癌、白血病、胰腺癌和膀胱癌的发病率在上升。
而中国女性的食管癌、胃癌和肝癌也在减少,但甲状腺癌、结直肠癌、乳腺癌等则越来越多。需要特别注意的是,乳腺癌已经是中国女性的第一大癌症类型,每年发病人数超过30万。而且我国乳腺癌的发生,的确有一个年轻化的趋势。
根据这份最新的报告,在女性的癌症中,乳腺癌的死亡人数排在第五位,这其中一个很重要的原因是,很多乳腺癌患者发现时晚期的比较多。其实早期乳腺癌的生存率是非常高的,0期或1期,可能整体生存率都在95%以上,所以预防和筛查就显得尤其重要,比如要定期自检或者去做相关的检查。
关于乳腺癌,还有一个观念要转变,不要觉得切得越多越好,这是不对的。在现在的乳腺癌诊疗中,中国的保乳率还是比较低的,但对于很多患者尤其是年轻的女性患者来说,保乳是一个很值得考虑的方法,因为它会直接提高你日后的生活质量。但现实中,很多女性她确实比较恐惧,觉得切完比较放心,但其实国外有大量的数据,包括中国也有一些临床数据显示,保乳加上放疗和全切的效果应该是差不多的。

一名即将接受乳房切除手术的乳腺癌患者坐在病床上。图源人民视觉
至于报告中发病率逐渐降低的食管癌、胃癌和肝癌,它们会从中国慢慢消失么?
我并不乐观。
因为在很长时间内,中国都会是个二元社会,既有非常发达的大城市,也有依然落后的农村地区。因此,中国的癌症类型在很长时期内,也会是一个混合型。
未来,在很多大城市,比如北京、上海这些,也会越来越像欧美发达国家,会有更多的结直肠癌、乳腺癌、前列腺癌。这其中,结直肠癌是可以通过筛查直接降低发病率的。例如,在过去十年的美国,结直肠癌的发病率以每年3%的速度下降,这主要得益于筛查,尤其是肠镜检查的普及。
通常,结直肠肿瘤从良性发展到恶性,大概需要10-15年的时间,如果能早期发现,治愈率甚至可以达到90%以上,而以肠镜为代表的筛查手段能有效地发现早期肿瘤。所以,如果想很好地预防结直肠癌的发病,很重要的一点就是要提高50岁以上人群接受肠镜检查的比例——以2015年的数据为例,美国50岁以上人群接受肠镜检查的比例可以达到60%,而我国只有15%,还有巨大的提升空间。
内镜医生正在为患者进行肠镜检查
应该消失却没有消失的癌症
这次报告中,有个数据让我特别关注,那就是中国有12万宫颈癌患者。
宫颈癌也是一类典型的「穷人癌」,整体来说,一个国家的经济越发达,这类癌症的发病率就会越低。在全球最发达的一批国家中,每10万女性中平均有9.6个宫颈癌患者,而最落后的国家中,这个数字是26.7个。在中国和印度这两个发展中国家,宫颈癌的发病率都不算最高,但由于人口基数大,患者占了全球1/3以上。
我之所以特别关注宫颈癌,不仅是因为中国患者多,更重要的是因为从2000到2016年,我国宫颈癌的发病率和死亡率一直都在增长。这一点很不正常。
从理论上来讲,宫颈癌是最容易预防的癌症类型之一,因为它既有很好的一级预防手段(HPV疫苗),又有有效的筛查手段(细胞学检查)。如果这两点都能做好,宫颈癌甚至有可能基本消失。我还曾经写过一篇文章,题目叫:哪一种常见癌症,可能最先从地球上消失?答案就是宫颈癌。
但现实却并不理想。从我个人了解到的情况,中国无论是HPV疫苗接种率,还是宫颈癌筛查率都很低。这导致宫颈癌发病率和死亡率都居高不下。
这其中有一个很现实的问题,就是我国很多宫颈癌患者在农村,经济条件不好,缺乏健康意识,她们既不知道可以接种疫苗,也不会主动去进行筛查,再加上很多家庭中女性地位不高,导致经常拖延很久才来看病。即使到医院后,也不一定能接受规范治疗。
曾经,在西部的一家三甲医院,我听过这样一个故事——一位不到60岁的农村妇女刚诊断晚期宫颈癌,她丈夫甚至没问医生怎么治,需要多少钱,就直接跟患者说:「走吧,癌症,不治了。」更让人震惊的是,这个妇女真的就这样跟着走了。最后的结果,不言而喻。
当然,也有人说,这份报告反映的是2016年的情况,当时,HPV疫苗还没有普及,等下一份报告出现的时候,这个状况可能会大大改善。但这种想法可能会过于乐观,因为现在很多接种疫苗的都是在大城市的年轻女性,而对于那些四五十岁的女性,还有农村女性,还是属于发病的高危人群。因此,从目前的情况看,在更下沉的地区,推广筛查可能是更有意义的。
总之,我们需要更努力,让各个阶层的女性都能得到足够的保护,无论是通过疫苗、筛查还是支付体系。
2022年,石家庄市为14周岁女孩免费接种国产2价HPV疫苗。
过度诊断的肿瘤
从2000年到2016年,去除年龄因素后,中国男性的癌症发病率整体变化不大(有的上升,有的下降,总数稳定),但女性每年增加了2.3%。
这其中,除了乳腺癌、宫颈癌、卵巢癌发病率都有上升之外,还有一种特殊的肿瘤在女性中数量暴涨。大家仔细看下面这张图,这是中国各癌种发病率的历史曲线图,你会发现女性那边有一条蓝色的线呈现指数型上升,短短10多年,就冲到了最高,已经超越肺癌,非常逼近乳腺癌了——这条线代表的就是甲状腺癌。
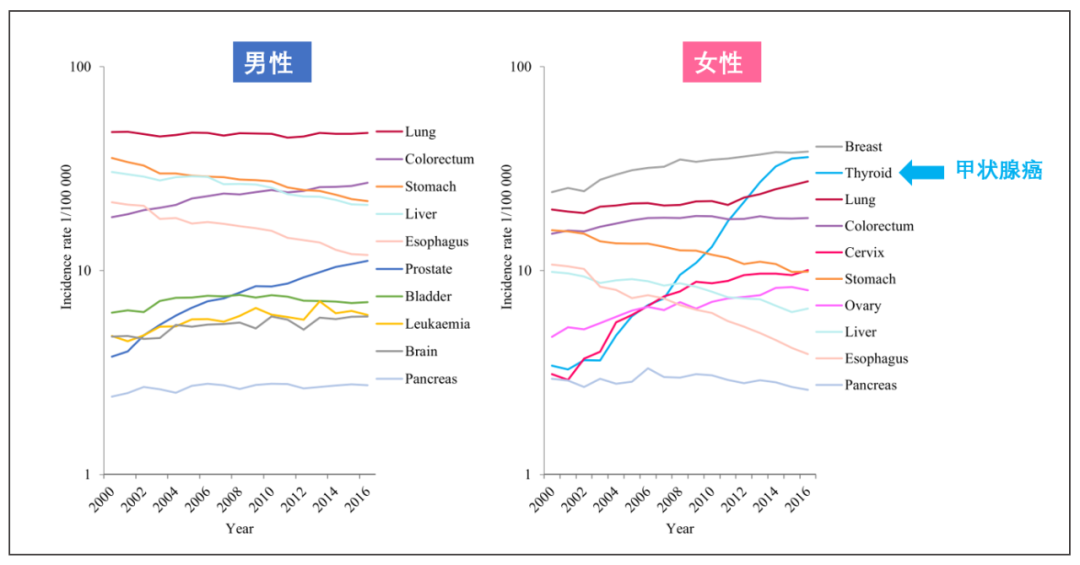
图源菠萝因子公众号
这并不是中国独有的现象,在美国、韩国等国家,甲状腺癌都在大幅增加,背后最大的原因是,检测仪器显著进步了——随着高分辨率B超的出现,我们找到了很多以前绝对发现不了的微小结节或肿瘤,以现在的超声技术,能找到只有1到2毫米的肿块。
这些微小肿瘤到底有多危险?
甲状腺癌主要分为四种类型,分别是乳头状癌、滤泡状癌、未分化癌和髓样癌。它们的发病率和危险程度各不相同。未分化癌和髓样癌比较危险,需要积极治疗,但乳头状癌,整体是比较惰性的,除非有高危指征,绝大多数并不会致命。而目前的高分辨率B超,检出的很多都是微小乳头状癌。
国际癌症研究机构在2020年的研究显示,在一些发达国家中,甲状腺癌中多达60%-90%都属于过度诊断。
去年《柳叶刀-糖尿病及内分泌学》也发表了来自中国团队的评论,说明在中国,尤其是大城市中,这种过度诊断也广泛存在。
癌症的筛查是一把双刃剑。用好了很有帮助,用得不好反而有害。
目前,被过度诊断为甲状腺癌的患者会接受不必要的治疗,并面临相应的疾病负担和生活质量损害,比如甲状腺切除术和终生激素替代疗法。
要如何避免这种过度诊断呢?一方面,我们要开发更好的技术(比如基因检测或蛋白检测)来区分「危险的/需要积极处理的甲状腺癌」和「惰性的/只需要观察的甲状腺癌」。有不少公司正在做这件事儿。另一方面,我们也要通过科普教育,让更多人正确认知筛查出来的微小甲状腺癌。
我曾遇到一个很无奈的外科医生,说他经常劝低危的患者观察,避免过度治疗,但很多患者听不进去,说知道自己有了肿瘤,不切就睡不着。最后他没办法,明知是过度治疗,也只能做手术。他说:「我治的不是肿瘤,是心病。」
总之,消除过度诊断和治疗,需要医生、患者和科学家一起努力。
医生在手术中
一位癌症科普作家的欣慰与无奈
如果想要减轻一个国家的癌症负担,除了更合理完善的医疗体系,还有很重要的一点是,要减少晚期癌症的比例——这也是我一直在做癌症科普的原因,希望能有更多人正视这种疾病,并有意识地去做好预防。
做了这几年科普,变化也是有一些的,比如,年轻一代中对这件事关注的人可能多了一些,尤其是大城市。还有,目前社会上做癌症科普的人也变多了,很多医生因为自己的兴趣也好,或者科室有要求,大家都过来做一些常识的普及。但这也导致了另外几个问题,伪科学比以前也更多了,信息爆炸导致鱼龙混杂,大家要找到靠谱的信息其实并没有更容易。所以,还是很多的谣言,很多的迷惑,尤其是癌症高发人群——60岁以上的人,他们的普遍认知并没有什么大的变化。所以,对于科普到底能发挥多大作用,我其实并没有那么乐观。
我也尝试过用一些短视频来做科普,但发现效果并不好。因为我发现大家去看短视频,就是想放松,而不是去学习。你如果说得太严肃他会不爱看,但那些伪科学啊什么的,都说得特别惊悚,又特别绝对,吃这个就不得癌,吃那个就要得癌,都是那种特别斩钉截铁、但不靠谱的东西。但科普是不可能说成那样的,科普得非常警惕、谨慎,一不小心说个五六分钟的话就没人看,所以我觉得是挺难的。
因此,某种程度上我觉得科普要前移,要从学校就开始做这种教育,所以我到中学开课,大学开课,给中学生做分享,要在他还没有那么固化,脑袋还可以收集一点新信息的时候去科普,如果等你岁数已经比较大、不愿意学习的时候,其实挺晚的了。
在做科普的过程中,有令我很欣慰的部分,比如从我的公众号「菠萝因子」的反馈来看,很多人的学习意识和能力都越来越强,但令人无奈的是,这部分人要么是学习能力比较强的精英人群,要么是已经罹患癌症的人群。
这其中一个很重要的原因是,在我们的文化里,癌症还是一个忌讳。这也导致了很多中国的癌症患者浪费了很多钱,钱没有用在该用的地方。
很多人没生病的时候拒绝去了解癌症,觉得不吉利,我经常开玩笑说我的书都卖不掉,因为看到封面有「癌症」两个字,也没法送领导,也没法送朋友,好像看了以后就觉得不太好。但另一方面一旦遇到了以后,又特别恐慌,啥都看,你平时没有知识储备,在你真正遇到的时候就完全是瞎看,你根本没法判断到底哪个说法稍微靠谱点,哪个不靠谱,所以很容易最开始就走歪了。我觉得,在中国,癌症患者命运最大的区别可能就在于你最开始走不走歪,而走不走歪,某种程度上除了运气以外,取决于你平时有没有储备,或者你身边的人,你的亲人、孩子有没有储备,这个太重要了。
在公众号的后台,很多人生病以后,尤其是年轻人生病之后,回来给我留言说,以前打死也不相信自己和这个有关系。但其实你从统计数据上来说,中国有1/3的人都是要得癌症的,所以,从某种角度,你要不就是患者,要不就是家属,这件事你是避不开的,所以该做的事还得做,该学的还得学,讳疾忌医是没用的。
沒有留言:
張貼留言